患病率
病因
特发性颈部肌张力障碍仍是最常见的形式,即无法鉴定出结构性病变或基因突变。继发性形式可能由外伤、周围神经损伤、抗精神病药物暴露或脑结构异常引起,但此类病例占少数。外科文献还检查了颈神经异常和运动支过度活跃,提示周围运动输入可能会加剧某些个体的中枢性肌张力障碍5。总体而言,该病因被理解为遗传易感性、中枢运动网络功能障碍与外周围反馈机制之间相互作用的结果。
临床特征:体征与症状
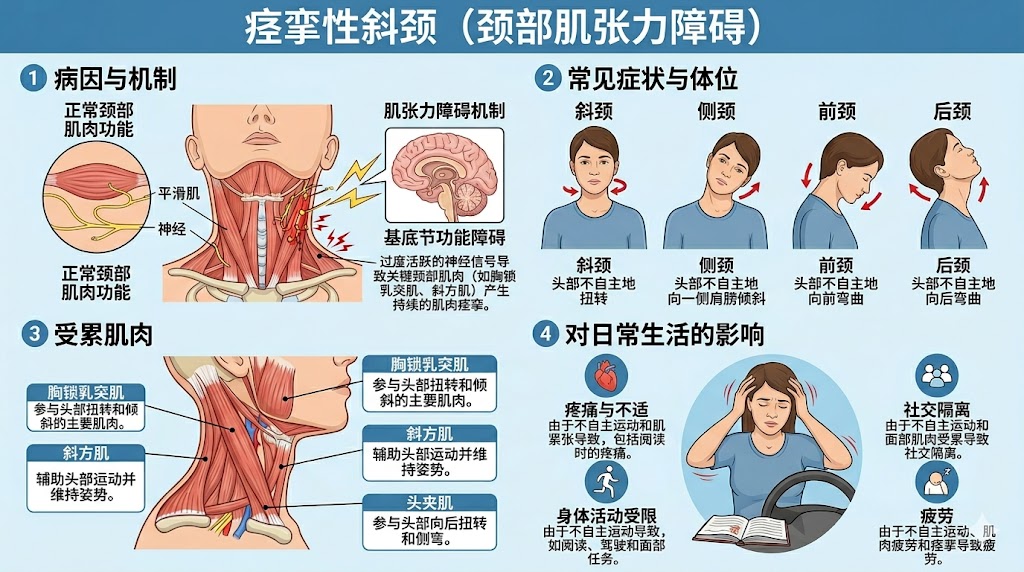
痉挛性斜颈患者通常表现为颈部肌肉不自主收缩,产生异常头部姿势,如旋转(斜颈)、侧倾(侧颈)、前屈(前颈)或后伸(后颈)。部分个体表现为混合型。疼痛是一个突出症状,通常是该病致残性最强的方面。早期报告记录了疼痛可能从颈椎放射至肩部和上背部,并随情绪压力或疲劳而波动1。
另一个特征性表现是“感觉诡计”(sensory tricks)或“拮抗手势”(geste antagoniste),即通过轻轻触摸特定区域(如颏部或面部侧边)可暂时减轻不自主运动。虽然这些动作不能纠正潜在功能障碍,但提供了重要的诊断线索。患者还可能主报震颤、抽动、受累肌肉肥大以及在需要稳定头部姿势的活动中受限。随着时间的推移,长期的异常姿势可导致继发性骨骼肌肉变化,包括小关节受累、肌肉失衡和颈椎退行性变。
诊断
诊断主要依靠临床,基于对特征性不自主收缩和异常头部姿势的识别。详细的神经系统和骨骼肌肉检查对于将肌张力障碍与其他斜颈病因(如先天性肌肉失衡、急性颈肌痉挛、感染、骨折或寰枢椎病变)区分开来至关重要。鉴于历史上误诊十分普遍,早期文献强调了将其与精神疾病区分的必要性9。现代指南将神经系统检查与可选的辅助测试(如肌电图)结合,以确定肌肉过度活跃的模式。
影像学检查并非常规需要,但当症状非典型或怀疑存在外伤/结构异常时,则具有指征。对感觉诡计的反应以及症状的慢性、模式化特征支持颈部肌张力障碍的诊断。由于该病可能模拟骨骼肌肉功能障碍,临床医生必须仔细评估颈椎的主动和被动活动范围,触诊局灶性肌肉活动,并评估代偿性的胸廓或肩带模式。整骨结构检查可以进一步识别导致症状持续的继发性躯体功能障碍。
治疗
痉挛性斜颈的管理是多学科协作的,涉及药物、康复、操作治疗、外科以及整骨疗法。历史上,治疗手段有限,许多患者经历了持续的残疾。早期临床描述了镇静剂、抗胆碱能药物和心理疗法的使用,但这些方法的效果并不一致4。现代管理策略更为有效,且基于神经生理学理解。
肉毒毒素注射目前是大多数患者的一线治疗方案。它通过对过度活跃的颈部肌肉进行临时化学去神经支配,从而减少过度的肌肉收缩。多项临床系列研究和长期随访研究已证实其安全性和有效性,大多数患者的疼痛和功能得到显著改善10。注射计划通常结合肌电图(EMG)引导或超声定位,以识别最活跃的肌肉。
口服药物如抗胆碱能药、苯二氮卓类或肌肉松弛剂可作为辅助手段,但通常获益有限。物理治疗侧重于拉伸缩短的肌肉、改善姿势排列和重新训练运动模式。由于该病涉及感觉运动整合异常,强调本体感觉和受控运动的疗法可能提供有意义的症状缓解。
正骨治疗
正骨治疗可以通过减轻继发性骨骼肌肉劳损、改善生物力学平衡以及解决长期异常姿势导致的躯体功能障碍发挥补充作用。软组织技术有助于降低过度活跃肌肉(如胸锁乳突肌、夹肌、肩胛提肌和上斜方肌)的高张力。肌筋膜释放术可改善颈部和上胸椎的活动度,而对抗应变(counterstrain)和肌肉能量技术则有助于使功能障碍的肌梭恢复正常并改善受控的活动范围。尽管正骨手法治疗(OMT)并不能解决原发的神经病学病因,但它能显著减轻疼痛、改善功能性活动能力,并通过优化生物力学和减少代偿模式来增强肉毒毒素的效果。
通常应避免或谨慎使用高速度低幅度(HVLA)手法,特别是在有显著肌肉痉挛或颈椎退行性变的患者中。轻柔的间接方法通常更受推荐。结合呼吸技巧和姿势再训练可进一步提高疗效。整骨医生通常与神经内科医生协调护理,以优化相对于肉毒毒素注射周期的时间安排,确保手法治疗在肌肉过度活跃降低时支持运动再训练。
外科治疗
预后
痉挛性斜颈的预后各异,尽管大多数患者经历症状波动且病程呈慢性。早期报告指出,少数个体会出现自发缓解,通常发生在症状出现后的最初几年内3。通过现代治疗,特别是肉毒毒素注射结合康复和整骨策略,许多患者实现了有意义的症状控制。疼痛和残疾通常会减轻,但完全治愈的情况并不常见。
预防
目前尚无预防特发性痉挛性斜颈的已知方法,因为其潜在的神经功能障碍尚未被完全理解。预防策略集中在早期识别、及时治疗以及减少继发性骨骼肌肉并发症。患者受益于保持人体工程学姿势、尽量减少重复性劳损并进行定期的颈部和胸部活动练习。整骨护理有助于预防慢性代偿性功能障碍,而持续的神经系统随访可确保及时调整治疗策略。
参考文献
1. No authors listed. Spasmodic torticollis. Br Med J. 1978 Sep 16;2(6140):786.
2. Duane DD. Spasmodic torticollis. Adv Neurol. 1988;49:135-150.
4. No authors listed. Spasmodic torticollis. Lancet. 1978 Aug 5;2(8084):301-302.
10. Moore AP. Spasmodic torticollis. BMJ. 1988 Jul 16;297(6642):201. doi: 10.1136/bmj.297.6642.201.