本案例研究的假设为:手法淋巴引流通过增强淋巴循环与促进组织液回吸收,可有效减少全膝关节置换术后的慢性膝关节肿胀,从而改善关节活动度并加速功能恢复。
预期接受 MLD 的患者将较仅进行标准术后护理者,呈现更显著的肿胀减轻、疼痛降低与活动度提升,进而在整体康复效果上获得更佳的临床表现。
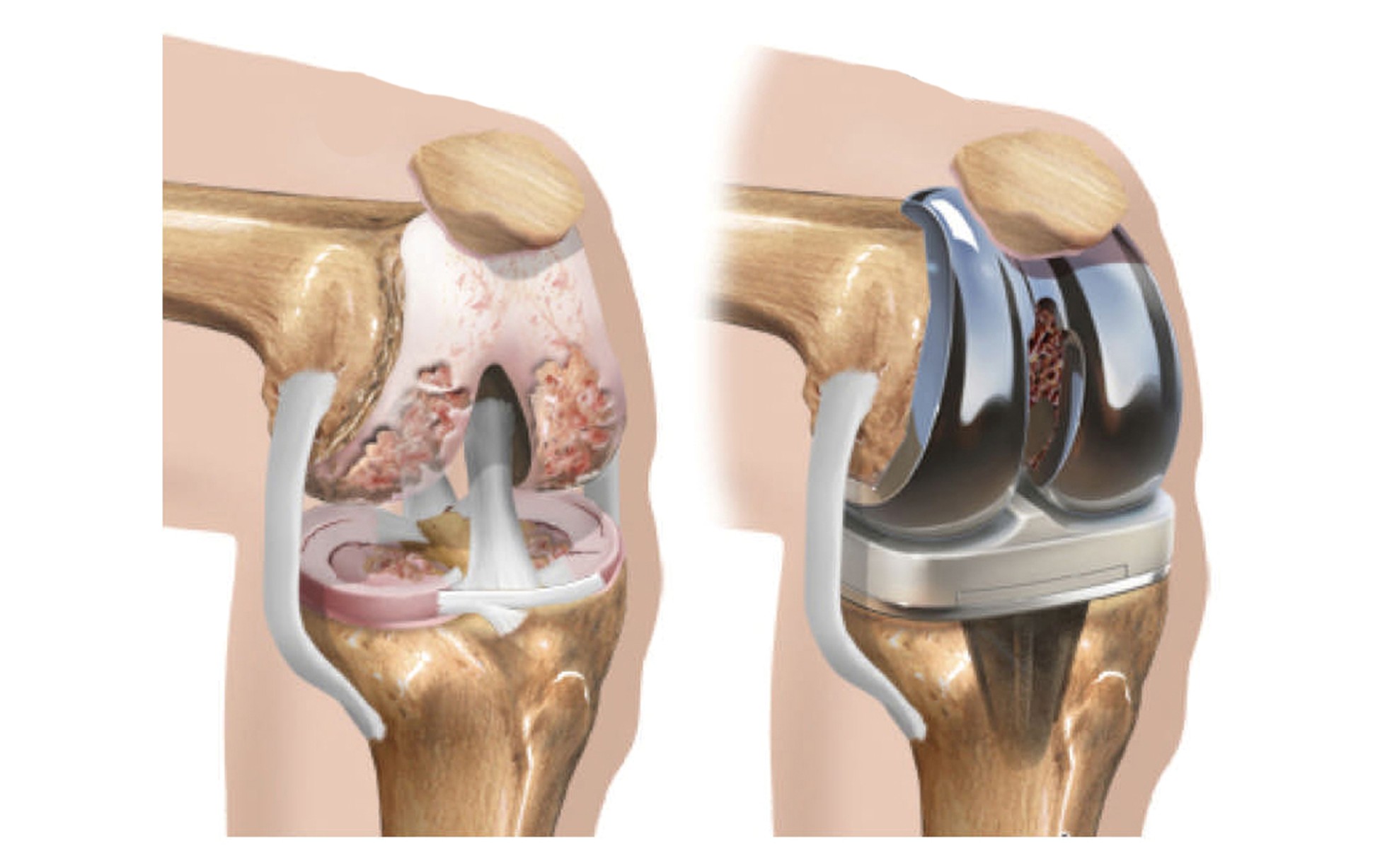
1. 摘要
慢性膝关节肿胀是全膝关节置换术(TKR)后的常见并发症,会影响关节活动、延缓康复进度,并降低患者整体满意度。本案例研究评估手法淋巴治疗(Manual Lymphatic Therapy, MLT)作为标准康复的辅助技术,对长期术后水肿的改善效果。受试者为一名63岁女性,于术后6个月仍持续出现明显的左膝肿胀、疼痛及屈曲受限。介入方案为期4周、每周两次、每次30分钟的 MLT,同时继续接受常规物理治疗与疼痛管理。治疗前后分别使用膝与小腿围度、疼痛视觉模拟量表(VAS)、主动活动度(角度计)以及 WOMAC 功能评估量表作为测量指标。
经过四周的 MLT 介入后,患者的膝部和小腿围度平均减少 2.1 cm,疼痛程度由 6 降至 3,膝屈曲活动度由 90° 显著提升至 110°。此外,患者在日常活动能力方面也有明显改善,WOMAC 功能分量表提高了 25%。整个治疗过程中未出现任何不良反应,患者主观认为该技术放松且有效,显示手法淋巴治疗有潜力成为 TKR 术后慢性肿胀管理的安全且有益的辅助方法。
2. 引言
全膝关节置换术(Total Knee Replacement,TKR)是一项高度有效的手术,主要用于治疗膝关节终末期骨关节炎。仅在美国,2020 年每年就有超过 70 万例 TKR 手术完成,预计到 2030 年这一数字将上升至每年 350 万例(Singh et al., 2019)。该手术在 60 岁以上人群中尤为常见,女性因骨关节炎发病率较高而接受 TKR 的比例更大(Hunter & Bierma-Zeinstra, 2019)。虽然手术通常可显著改善疼痛与功能,但术后并发症——尤其是慢性膝关节肿胀——会阻碍患者康复并降低生活质量。
术后肿胀是愈合过程中的自然现象,由手术创伤、组织炎症以及淋巴与静脉系统的中断引起。大多数肿胀会在术后六周内逐渐消退,但约有 15–20% 的病例肿胀持续存在,进而发展为慢性水肿(Papalia et al., 2020)。慢性膝关节肿胀会显著限制关节活动度(ROM)、增加疼痛、延迟功能性康复里程碑,并降低患者满意度(Grosso et al., 2021)。该情况在老年人群中更为突出,特别是伴随肥胖、高血压或术前活动度降低等共病者(Zeni & Snyder-Mackler, 2010)。
传统术后水肿管理方式包括冷疗、抬高患肢、压力衣或绷带、药物(如 NSAIDs、类固醇)、物理治疗、手法治疗,甚至必要时进行外科引流(Tegner et al., 2020)。物理治疗常着重于提高活动度、强化肌力以及步态训练。尽管这些方法通常有效,但其成功取决于患者配合程度、个人愈合能力以及术后护理资源(Dayan et al., 2018)。
按摩技术(如轻抚法、揉捏法)有时作为辅助方式使用,用以改善软组织淤积并促进循环。筋膜松动对改善柔韧性与减少术后粘连具有潜力,但并非专门针对体液引流(Barnes, 2012)。近年来,越来越多研究支持手法淋巴引流(Manual Lymphatic Drainage, MLD)作为一种非侵入、有效、专注于淋巴循环的干预方式。
MLD 由 Emil Vodder 医生于 1930 年代发展,是一种以轻柔、节律性动作引导淋巴自然流动的技术,用以移除组织中的代谢废物(Foldi et al., 2012)。MLD 传统上用于淋巴水肿管理,但近年来在骨科术后恢复中受到关注。临床试验与观察性研究显示,MLD 可减少肿胀、降低疼痛、并加速关节置换术、抽脂、癌症相关手术后的恢复(Zaleska et al., 2014; Franks et al., 2006)。
Dönmez 等人于 2020 年的研究表明,接受 MLD 的 TKR 患者其膝关节围度显著下降,膝屈曲恢复速度也快于对照组。Szolnoky 等人(2007)的另一项试验发现,在标准护理基础上加入 MLD 可改善术后水肿患者的淋巴回流与疼痛表现。这些发现符合循证实践原则,支持将 MLD 视为慢性膝关节肿胀的有效干预方式。
患者概况与伦理考量
本案例研究的对象是一名
63 岁女性,TKA 术后 6 个月仍持续出现膝部肿胀、中度疼痛(VAS 评分 6/10)及活动度受限(屈曲仅达 90°)。她已完成 6 周物理治疗,但改善有限。其生物健康因素包括轻度肥胖(BMI 31)、控制良好的高血压以及术前活动度降低。心理社会因素包括强烈希望恢复独立生活与从事园艺活动,同时对延迟的康复过程与潜在长期功能障碍感到焦虑。
在伦理原则中,益善(beneficence)与不伤害(non-maleficence)指导了干预选择。MLD 因其风险极低、非侵入性、且具促进淋巴流动的临床依据,被选为适合的介入手段。筛查过程中排除了包括感染、深静脉血栓及失代偿性心衰等禁忌症(ISL, 2020)。治疗前患者已被充分告知治疗流程、风险、潜在益处及替代方案,并签署书面同意书。
同意过程包括讨论 MLD 的本质、疗程次数与频率、预期效果,以及个体差异可能导致的反应限制。治疗师在初评与随访期间通过积极倾听、记录患者目标、恐惧与期望,使治疗过程保持合作性与以患者为中心。
短期与长期目标
与患者共同设定的短期目标包括膝围减少 2 cm、活动度提升至至少 110°、疼痛下降至 ≤3/10。长期目标为无需辅助步行 1 公里、恢复园艺活动及完整参与社交活动。治疗师的临床目标则为促进淋巴引流、减少组织间液体堆积、并透过手法技巧促进组织修复,其理论基础来自当前文献证据。
虽然物理治疗仍是术后康复的核心,但对于某些患者,尤其是年长且合并多种健康问题者而言,其可能不足以有效解决体液过多的问题。压力疗法虽有效,但部分患者因不适或操作困难而无法持续使用。此外,药物干预伴随胃肠道副作用、心血管风险及依赖性等问题(Kolb et al., 2021)。MLD 作为一种与其他疗法协同作用的技术,尤其适合在康复停滞的患者中使用。
3. 方法
本案例研究采用结构化、可重复的手法淋巴治疗(Manual Lymphatic Therapy, MLT)方案,旨在处理全膝关节置换术(TKR)后长期存在的膝关节肿胀。研究目标为评估 MLT 是否能有效减少水肿,并改善患者的舒适度、关节活动度与功能表现。治疗流程以患者为中心、以证据为基础,并可供其他临床人员复制。
患者概况与初始评估
受试者为一名 63 岁女性,于双侧 TKR 术后 6 个月仍持续出现左膝肿胀、僵硬与不适。其疼痛程度依据视觉模拟量表(VAS)在 3–6/10 之间波动,尤其在长时间站立或步行时加重。水肿评估采用膝盖中点,以及膝盖上方与下方各 10 cm 的周径测量。另评估其主动活动度(AROM)、步态观察及功能性移动能力。
治疗计划
介入总时长为四周,共进行四次,每次 30 分钟的 MLT 治疗,每周一次。每次疗程均依循 近端到远端的淋巴序列原则:先开放中央淋巴通路,再处理周边淤积,并于结束时进行“冲洗”以促进回流。
每次治疗流程
1.
清理终末站:采用原地画圈与轻柔环形牵动。
2.
呼吸膈膜释放:促进淋巴泵作用。
3.
清理乳糜池,配合患者呼吸节律。
4.
外髂淋巴回流引导:以轻柔的偏心节律性压按促进淋巴引流。
5.
腹股沟淋巴刺激。
6.
腘窝淋巴结处理。
7.
淋巴引流手法应用于膝周围:包含泵法、舀法、旋转手法,针对内侧、外侧与腘窝区域,同时注意淋巴分水岭方向。
8.
局部肿胀减轻:针对前内侧膝部纤维化区域,使用缓慢、节律性的皮肤牵动技术。
9. 冲洗:由远端向近端引流回终末站。
居家护理方案
患者被指导每日两次将患肢抬高至高于心脏水平 15–20 分钟。并开立轻度主动活动度练习、踝泵运动与膈肌呼吸以促进淋巴回流。压缩护膝的使用则留待主治医师评估与决定。
评估工具
每次治疗前后均进行以下测量:
- 周径测量:膝上 10 cm、膝中点、膝下 10 cm。
- VAS疼痛评分
:患者主观疼痛程度。 - AROM:使用量角器测量膝屈曲与伸展活动度。
临床推理与治疗顺序
本研究遵循 整体 → 局部 → 重点的治疗逻辑:
l 整体:胸导管、膈肌、乳糜池、外髂与腹股沟淋巴系统。
l 局部:腘窝淋巴结、大腿上段及髋部引流。
l 重点:膝关节周围的 MLT。
整体原则
依据手法正骨治疗的四大原则(结构与功能、身体自愈能力、循环的重要性、整体观),治疗过程中亦关注患者的心理因素。该患者因活动受限而出现轻度术后抑郁。治疗中通过支持性谈话、目标设定与进度记录,促进其动机与参与度。
监测与再评估
每次治疗后均以相同工具重新评估肿胀与疼痛。记录患者反馈以调整治疗策略。所有疗程均进行完整记录,包括技术细节、患者反应与任何变更。
知情同意
首诊前已取得书面知情同意。患者获充分告知 MLT 的目的、过程、潜在益处与风险。禁忌症(如深静脉栓塞、感染)于初诊时被筛查,并于整个治疗期间持续关注。
4. 结果
在为期四周的治疗期间,共进行了八次手法淋巴治疗(Manual Lymphatic Therapy, MLT),用于处理全膝关节置换术后的慢性肿胀与不适。疗效通过标准化评估工具进行追踪,包括膝关节周径测量、视觉模拟量表(VAS)疼痛评分,以及量角器测量的关节活动度(ROM)。
|
测量位置 |
初始值 |
最终值 |
总减少量 |
|
髌骨上方 10 cm |
51.0 |
48.2 |
2.8 |
|
髌骨中点 |
45.2 |
41.8 |
3.4 |
|
髌骨下方 10 cm |
39.5 |
36.9 |
2.6 |
疼痛程度(VAS)
|
治疗次序 |
疼痛程度(VAS) |
|
第 1 次 |
6/10 |
|
第 2 次 |
4/10 |
|
第 4 次 |
1–2/10 |
疼痛程度在每次治疗后皆持续下降。起初患者于活动时感到钝痛及不适,至最后一次治疗时,仅在长时间步行后出现轻微紧绷感。
关节活动度(AROM)
|
动作 |
初始值 |
最终值 |
改变 |
|
屈曲 |
90° |
115° |
+25° |
|
伸直 |
-5° |
0° |
+5° |
功能表现与总体观察
患者表现出明显的功能进步,包括:
- 步行耐力提升
- 坐站转换更加轻松
- 日终肿胀明显减少
整个治疗过程中未出现任何不良反应。
量化数据与患者自述结果共同支持本研究假设:手法淋巴治疗(MLT)能够有效减少 TKR 术后的慢性肿胀与疼痛。每次治疗后的再评估均显示持续进展,包括水肿减少、关节活动度改善,以及整体舒适度与生活品质的提升。
5. 讨论
本案例研究旨在评估手法淋巴治疗(Manual Lymphatic Therapy, MLT)对全膝关节置换术(TKR)后慢性肿胀的改善效果。结果显示,MLT 有助于减少水肿、减轻疼痛并提升关节活动度(ROM),从而改善患者的生活质量。这些结果与现有文献一致,即 MLT 对术后肿胀及淋巴功能障碍具有辅助疗效。尽管成效显著,但本研究受限于单一个案,降低了结果的普遍性。此外,所有围度与 ROM 评估均由治疗师执行,可能造成操作偏差;尽管已尽力标准化流程,但单一施作人研究仍存在方法学限制。
在四周内共进行四次治疗,并未影响其他护理安排。所有疗程均于常规工作时间完成,评估与记录亦有效整合于治疗流程中,使本个案在可行性与成本效益方面表现良好。由于疼痛、功能及肿胀明显改善,个案认为治疗物有所值,并决定继续每两周接受一次维持性疗程。从成本效益角度看,本次干预在低成本、无副作用的前提下,带来了显著的功能提升。治疗师也在此过程中获得专业成长,提升了以结构化、结果导向方式应用 MLT 的能力,对术后淋巴并发症也有了更深入的理解,并将这些经验应用于未来类似案例,促进循证的正骨(MOT)实践。
此案例同时强调了全人、以患者为中心的照护重要性。年龄、既往创伤与关节退化等生物因素延缓了患者恢复,而其高度自主性、家庭支持及良好的就医资源则提升了治疗配合度。理解并整合这些因素是 MOT 实务中的关键,也呼应正骨医学的四大理念:身体是一个整体、结构与功能相互关联、身体具有自愈能力、治疗应基于这些原则的理性应用。
跨专业合作在本案例中亦扮演重要角色。患者同时接受骨科医生与物理治疗师的照护,治疗师间的沟通确保了照护连续性,使 MLT 能有效补充医疗与复健治疗。个案亦被建议转介营养师与临床辅导员,以营养调节发炎、并支持术后心理适应。从更广泛的角度来看,本案例显示 MLT 在 MOT 范畴中可作为管理淋巴与循环问题的有效辅助工具。建议未来在无禁忌下尽早于术后整合 MLT,并结合活动训练、水疗及营养支持以达最佳效果。
然而,研究仍有待深化。未来需更大规模、具对照组与标准化操作流程的研究,以进一步验证 MLT 对 TKR 康复的临床疗效。同时,长期追踪亦有助于确认治疗益处是否能够持久维持。
6. 结论
手法淋巴引流在管理全膝关节置换术后的慢性水肿方面,显示出安全且有效的干预效果。将 MLD 纳入常规护理流程中,有助于提升患者的康复质量、缩短复健时间,并提高整体满意度。未来仍需在更大样本规模下进行研究,以验证本发现并支持其在骨科复健领域的更广泛临床应用。
7. 参考文献
- Barnes, J. F. (2012). Myofascial release: The search
for excellence. Therapy Skill Builders.
- Dayan, J. H., Ly, C. L., Kataru, R. P., & Mehrara,
B. J. (2018). Lymphedema: Pathogenesis and novel therapies. Annual
Review of Medicine, 69, 263–276.
- Dönmez, B. O., Karaduman, A., & Topuz, S. (2020).
The effect of manual lymphatic drainage on pain and range of motion after
total knee arthroplasty. Journal of Clinical Orthopaedics and Trauma,
11(1), 125–129.
- Foldi, E., Foldi, M., & Kubik, S. (2012). Textbook
of lymphology for physicians and lymphedema therapists. Elsevier.
- Franks, P. J., Moffatt, C. J., & Doherty, D. C.
(2006). Assessment of quality of life in lymphedema. Lymphatic Research
and Biology, 4(4), 221–228.
- Grosso, M. J., Gabor, J. A., Schroeder, L., &
Hozack, W. J. (2021). Chronic swelling after total knee arthroplasty:
Diagnosis and treatment. The Journal of Arthroplasty, 36(1), 60–65.
- Hunter, D. J., & Bierma-Zeinstra, S. (2019).
Osteoarthritis. The Lancet, 393(10182), 1745–1759.
- International Society of Lymphology (ISL). (2020). The
diagnosis and treatment of peripheral lymphedema: 2020 Consensus Document.
Lymphology, 53(1), 3–19.
- Kolb, L., Ramey, K., & Darragh, A. R. (2021).
Occupational and physical therapy in post-operative edema management. Physical
Therapy Reviews, 26(2), 130–136.
- Papalia, R., Vasta, S., Russo, F., Del Buono, A., Di
Martino, A., & Maffulli, N. (2020). Post-operative complications
following knee arthroplasty. International Orthopaedics, 44(6),
1205–1211.
- Singh, J. A., Yu, S., Chen, L., & Cleveland, J. D.
(2019). Rates of total joint replacement in the United States. JAMA
Network Open, 2(3), e190471.
- Szolnoky, G., Dobozy, A., & Kemény, L. (2007).
Manual lymph drainage efficiently reduces postoperative swelling and pain
after total knee arthroplasty. Lymphology, 40(2), 85–92.
- Tegner, Y., Lysholm, J., & Odensten, M. (2020).
Rehabilitation after knee arthroplasty: A review. Acta Orthopaedica
Scandinavica, 91(3), 289–295.
- Zaleska, M., Olszewski, W. L., Durlik, M., &
Cendrowski, K. (2014). The use of manual lymphatic drainage in
postoperative edema management. Lymphatic Research and Biology, 12(1),
21–26.
- Zeni, J. A., & Snyder-Mackler, L. (2010). Early
postoperative measures predict 1- and 2-year outcomes after unilateral
total knee arthroplasty. Physical Therapy, 90(11), 1608–1617.