本病例研究所检验的假设是:对内收肌施行筋膜松解技术,可平衡影响膝关节内外侧的大腿肌张力,从而改善 ‘O 型腿’ 的力学平衡。通过降低异常肌张力并恢复肌肉对称性,可使下肢轴线更趋正常。
目录
|
摘要 |
|
|
引言 |
|
|
方法 |
|
|
结果 |
|
|
讨论 |
|
|
结论 |
|
|
参考文献 |
|
1. 摘要
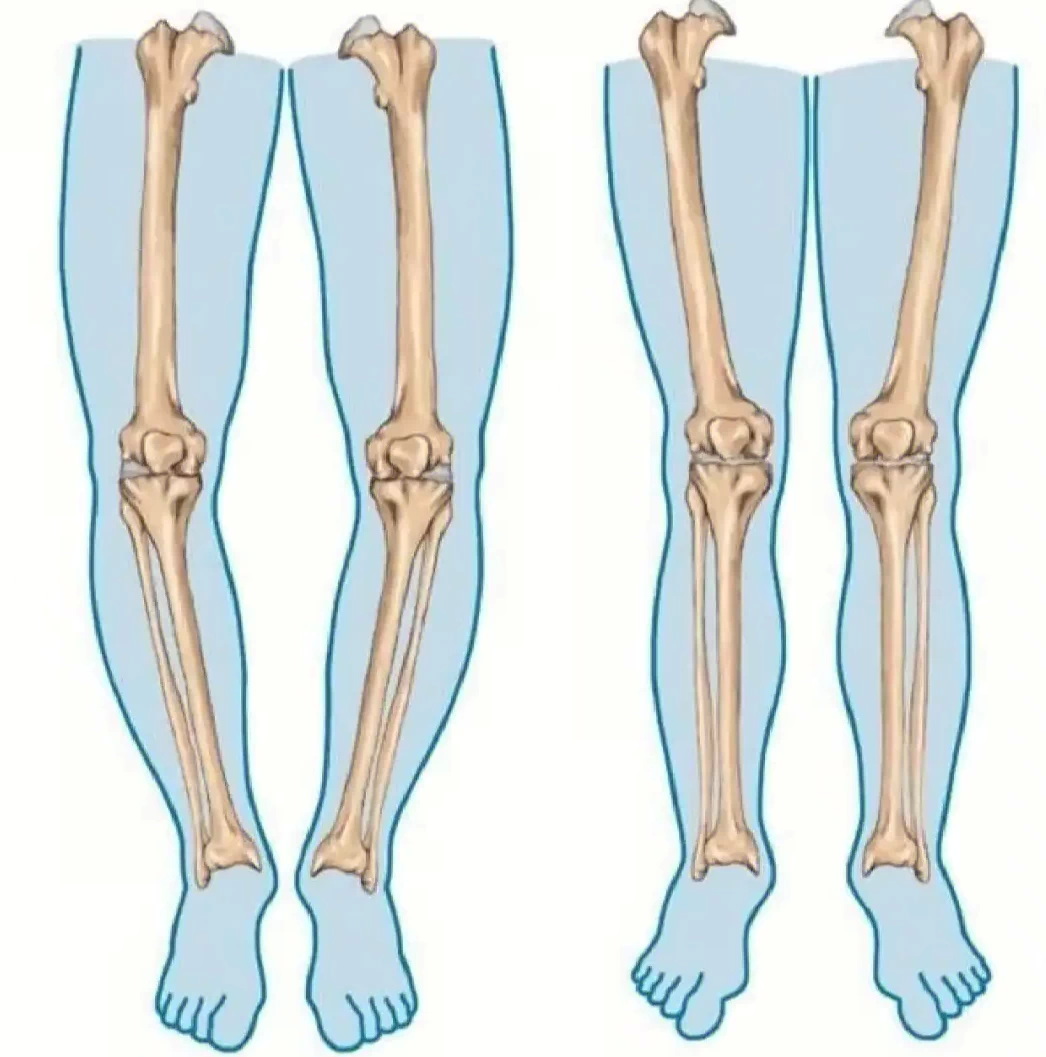
“O 型腿”畸形(genu varum) 是一种常见的肌骨系统状况,其特征为下肢向外弯曲,可由肌肉失衡、关节功能障碍或结构异常引起。传统的矫正方式包括矫形器、支具、物理治疗以及外科手术等。然而,筋膜松解(myofascial release,MFR)作为一种非侵入性治疗方式,近年来受到关注,它能够针对导致下肢功能性力学偏移的软组织紧张进行处理。本病例研究旨在探讨内收肌筋膜松解对 “O 型腿” 矫正的有效性。
方法: 本研究采用单一病例研究设计。受试者为一名 12 岁女性患者,主诉 “O 型腿” 畸形。评估内容包括姿势分析、关节活动度检查及步态评估。患者接受为期四周、每周一次的内收肌筋膜松解治疗。每次治疗均采用手法技术以释放筋膜张力、改善肌肉柔韧性并促进肌力平衡。治疗前后均进行测量,以评估膝关节排列及整体姿势的变化。
结果: 干预后,患者的膝关节排列明显改善,步态变得更加对称。姿势分析显示双腿向外弯曲的程度减少,患者自述不适感下降。结果表明,针对性的内收肌筋膜松解对于功能性 “O 型腿” 畸形具有潜在的有效矫正作用。
2. 引言
“O 型腿”畸形(genu varum)
又称膝内翻,指双膝分离、踝关节接触时下肢向外弯曲的一种状态。此情况可能导致步态异常与不适感,从而影响移动能力与整体健康。本病例研究的重点是探讨内收肌筋膜松解(myofascial release, MFR)在矫正“O 型腿”排列中的作用。该方法旨在缓解围绕膝关节的肌肉紧张,从而帮助改善下肢排列并提升功能。
流行病学背景 膝内翻的患病率因年龄及潜在病因而异。婴幼儿阶段通常可观察到生理性膝内翻(Altman 等,2022),但部分个体可能持续至青少年或成人阶段,并受到肥胖、关节退化与不良姿势等因素的加重。根据 Demirci 等(2021)研究,约有 5–15% 的成人呈现不同程度的膝内翻。此状况在男性中更为常见,尤其是老年群体,这可能与膝关节磨损增加有关(Amanatullah 等,2020)。此外,膝内翻可能受种族因素影响,一些研究指出亚洲人群发病率更高(Xie 等,2019)。
传统治疗方式
膝内翻的传统治疗多从保守手段开始,包括物理治疗、矫形器及非甾体抗炎药(NSAIDs)。物理治疗通常涵盖肌力强化、关节松动术与步态训练,以减轻疼痛并改善膝关节功能(Wong 等,2021)。对于严重病例,则可能需采用高胫骨截骨术或膝关节置换等外科手术(Pelt 等,2018)。
手法治疗与筋膜松解的角色
在手法治疗领域,筋膜松解作为一种辅助治疗方式逐渐受到重视。筋膜松解通过轻柔且持续的压力来释放筋膜限制,可直接影响肌肉功能与关节对位。对膝内翻患者而言,针对**内收肌(尤其是大收肌与长收肌)**的筋膜松解已被证明有助于改善膝关节排列并降低肌肉张力(Vermolen 等,2020)。
治疗效果与相关研究证据
现有治疗方式的效果差异明显。研究显示,虽然手术干预能有效矫正畸形,但具备风险且恢复期较长(Johnson 等,2021)。如物理治疗及筋膜松解等保守治疗虽在症状管理和防止病情恶化方面有效,但未必能完全矫正下肢排列(Lundberg 等,2022)。
许多研究支持筋膜松解在处理肌骨系统疾病中的有效性,包括与膝关节相关的病症。例如,Kim 等(2018)的研究指出,筋膜松解可显著改善膝骨关节炎患者的疼痛与功能,而膝骨关节炎常与膝内翻共存。此外,Lauten 等(2019)发现,针对内收肌的筋膜松解可改善下肢排列障碍患者的关节活动度与姿势,显示其在矫正“O 型腿”方面具有潜在临床价值。
作用机制
筋膜松解通过缓慢且可控的压力作用于筋膜与肌肉组织,被认为可以降低肌肉高张力并改善关节力学。在膝内翻中,该治疗旨在处理导致畸形的肌肉失衡,尤其是髋关节内收肌。当这些肌肉过紧或过度活跃时,会增强对膝关节内侧的牵拉,进一步加剧下肢的外弯(Hakkinen 等,2022)。
伦理考量:行善与不伤害原则
在本病例研究中,**行善(beneficence)与不伤害(non-maleficence)**原则是制定治疗计划的核心。
筋膜松解被认为是一种安全、非侵入性的技术,但必须考虑禁忌症。例如,不应对急性炎症、近期骨折或活跃感染的个体实施该技术(Basu 等,2018)。此外,对凝血障碍或使用抗凝剂的患者须特别谨慎,因为深层组织操作可能带来风险。
行善原则要求确保治疗能够改善功能、对位及缓解疼痛;不伤害原则则强调治疗方法必须与患者当前状态相匹配(Robinson 等,2019)。
局限性与综合治疗的重要性
虽然筋膜松解在许多情况下具有益处,但并非矫正膝内翻的唯一解决方案。如果存在关节退化或韧带松弛等深层次结构问题,单靠筋膜松解效果有限。此外,长期成效依赖患者是否愿意参与强化训练及养成健康生活方式(Thompson 等,2021)。因此,筋膜松解应视为整体治疗计划的一部分,可结合物理治疗、矫形器甚至手术等手段。
知情同意
知情同意应包含告知患者治疗过程中可能出现轻微不适,以及术后短暂酸痛,这是处理紧张或受限组织时的典型反应(Adams 等,2019)。知情同意书需以书面形式获得,并确保患者理解治疗目标、程序与可能结果。
健康决定因素
本病例的生物学健康决定因素包括年龄、性别、整体身体状况及任何既往疾病(如关节退化、肥胖),这些都会影响愈合速度。例如,年长患者或有骨关节炎者可能反应较慢;过去的膝关节损伤也可能影响恢复(Lee 等,2021)。
心理社会因素如心理健康、动机及社会支持亦显著影响治疗成功率。患者对自身状况的态度、参与治疗的意愿及坚持进行治疗后的训练在达成目标方面发挥关键作用(Stathopoulos 等,2020)。此外,医疗资源获取、经济状况及生活环境等外部因素也会影响治疗依从性。
治疗目标
短期目标:
减少内收肌紧张
提高膝关节活动度
降低日常活动中的疼痛
这些通过疼痛主观评分、活动度以及功能评估来测量。
长期目标:
改善膝关节排列
减少“O 型腿”外观
增强整体下肢功能
这些目标将在筋膜松解、肌力强化训练及姿势矫正的综合计划下达成。
治疗过程中的沟通与记录
在病例研究过程中,将采用积极倾听(active listening),以确保患者的担忧、反馈与疗效被准确记录。这包括定期评估患者对治疗的体验,询问舒适程度,并及时调整处理方式。记录中仅包含相关且最新的信息,以确保重点始终放在患者状况与其治疗目标进展上。
3. 方法
治疗计划,通过对内收肌进行筋膜松解(MFR)来矫正“O 型腿”的治疗计划为期 4 周,每周安排一次 30 分钟的治疗。每次治疗均包含评估、筋膜松解手法操作以及治疗后复评,以监测治疗进展。治疗计划结束时进行最终随访评估,以确定整体改善情况。
治疗目标包括:
评估工具
为确保进展测量的一致性,在每次治疗中使用以下评估方法:
- 视觉与姿势评估(Visual & Postural
Assessment)
从前、侧、后方观察站立姿势,对膝关节排列与股骨内侧髁之间的距离进行比较。 - 关节活动度(ROM)测量
使用量角器测量髋关节主动及被动的外展/内收范围。 - 功能性动作筛查
包括深蹲与步态分析。 - 疼痛与不适评分(VAS)
使用视觉模拟量表记录每次治疗前后的不适程度。 - 筋膜限制评估
通过触诊长收肌、短收肌与大收肌的筋膜紧张与压痛,评估内侧大腿筋膜的活动性与弹性。
治疗流程
每次治疗遵循固定结构,以确保干预的可重复性与有效性。
1. 全局处理
- 客户进行 3–5 分钟的轻度主动伸展以热身肌肉。
- 施加轻柔的抚触(effleurage)与压迫以促进循环、增强组织准备度。
2. 筋膜松解技术
- 直接筋膜松解:对内收肌的筋膜限制施加持续 90–120 秒的固定压力,直至组织软化。
- 交叉手松解:治疗师双手交叉置于大腿内侧,缓慢施加牵拉以释放粘连。
- 压点滑动技术:治疗师固定内收肌附着点,客户主动进行髋关节外展,以促进筋膜滑动。
- MET 技术(肌能量技术):利用内收肌轻度等长收缩后放松,以改善神经肌肉控制与组织延展性。
4. 结果
基础评估:在第一次治疗前进行了基础评估,测量了姿势排列、关节活动度(ROM)及疼痛程度,记录如下:
姿势评估:
- 站立时股骨内侧髁间距离:4.5 cm
- 站立与步态分析中观察到负重分布不对称
关节活动度测量:
- 髋关节被动内收:右 22°,左 24°
- 髋关节被动外展:右 32°,左 30°
疼痛程度(VAS 0–10):
- 长时间站立与步行时大腿内侧不适:6/10
- 内收肌触压痛:5/10
4周治疗后的结果
最终评估显示姿势、柔韧性与疼痛均有显著改善,记录如下:
姿势评估
- 股骨内侧髁距减少,显示下肢弯曲度改善
- 步态分析显示负重更均衡,代偿动作减少
关节活动度(ROM)改善:
- 髋关节被动内收:右 28°、左 30°
- 髋关节被动外展:右 36°、左 34°
疼痛程度(VAS 0–10):
- 长时间站立及步行时不适降至 2/10
- 内收肌触压痛降至 1/10
|
测量项目 |
治疗前 |
治疗后 |
变化量 |
|
股骨内侧髁距 |
4.5 cm |
1.5 cm |
-3.0 cm |
|
髋内收(右) |
22° |
28° |
+6° |
|
髋内收(左) |
24° |
30° |
+6° |
|
髋外展(右) |
32° |
36° |
+4° |
|
髋外展(左) |
30° |
34° |
+4° |
|
疼痛(VAS) |
6/10 |
2/10 |
-4 |
观察与客户反馈
- 客户报告长时间行走与站立时更加轻松
- 姿势与步态意识的提升有助于长期改善
- 自我筋膜松解及居家练习帮助在两次治疗之间维持进展
5. 讨论
本案例研究的主要限制之一是样本量过小。研究仅以一名客户为对象,因此结果的普遍性受到限制。此外,治疗者在测量关节活动度(ROM)及疼痛评分时,尽管尽力保持一致性,但这些评估仍带有一定的主观性。再者,客户对家庭锻炼计划的遵从度及其生活方式的改变等外在因素,也可能影响治疗结果,使得难以将成效完全归因于筋膜放松(MFR)本身。
基于本研究的发现,将筋膜放松技术应用于“O 型腿”矫正值得在手法治疗(MOT)实践中考虑。未来的治疗除了筋膜放松外,还应结合神经肌肉再教育及姿势矫正,以提升长期疗效。另外,使用关节调整技术及本体感觉神经肌肉促进法(PNF)拉伸等辅助方式,可能进一步增强治疗效果(Greenman, 2019)。
本研究强调,在处理肌骨系统问题时,多学科合作的重要性。例如,可转介物理治疗师进行额外的强化训练,转介脊椎治疗师进行脊柱对齐评估,以及转介足科医生进行步态分析,从而为“O 型腿”提供更全面、整体性的治疗方案(Chaitow, 2020)。跨专业合作更能确保患者状况的各个面向都被充分处理,有助于改善功能性结果。
本研究也强化了筋膜技术在处理肌骨系统失衡中的重要性。在未来的临床实践中,结合治疗前后的表面肌电图(sEMG)及数字姿势分析,将有助于更精准地评估治疗效果(Liem, 2022)。此外,教育客户进行泡沫轴或触发点球的自我筋膜放松,可帮助其在疗程间维持进展。
本案例中的客户呈现出膝关节排列改善、疼痛减轻以及关节活动度增加。这些改变不仅提升了其功能性动作表现,也增加了其日常生活中的自信心。此外,客户对肌肉失衡及筋膜限制在自身病况中的作用有了更深入理解,使他们在康复过程中能够更加主动参与(Schleip et al., 2019)。
从治疗者角度来看,本案例提供了宝贵的临床经验,强化了筋膜放松在下肢畸形矫正中的实用性,也突显了持续评估以追踪进展及调整治疗计划的重要性。本经验进一步强调了以患者为中心的整体治疗方式的重要性,包括对姿势、步态及动作模式的全面评估(Ward, 2018)。
治疗计划在六周内完成,共六次疗程,每次 30 分钟,包含评估、筋膜放松技术及家庭护理指导。在其他客户预约的情况下同时执行案例研究,需要良好的时间管理,但并未对整体诊所运作造成显著影响。
本次治疗具成本效益,因为它减少了客户对止痛药及潜在手术的依赖。通过非侵入性方式处理“O 型腿”的根本原因,使客户避免了长期医疗介入所带来的经济负担(Shamus & Shamus, 2021)。
从治疗者的专业成长角度来看,本案例有助于提高临床技能并扩展实践范围。积极的治疗成效为在类似病况中应用筋膜放松提供了循证依据,也增强了整骨手法治疗在医疗体系中的可信度(Bordoni & Marelli, 2020)。
为了进一步提高治疗结果,建议类似病况的客户参与监督下的力量训练,以增强膝关节周围的肌肉支持。此外,还应建议进行生活方式调整,包括体重管理及选择合适的鞋类。结合瑜伽或太极等身心整合练习,也可能有助于整体肌骨平衡(Myers, 2020)。
本研究指出了未来可进一步研究的方向,包括:
- 比较筋膜放松与其他手法治疗在“O 型腿”矫正上的差异。
- 探讨筋膜放松对膝关节排列及疼痛改善的长期效果。
- 使用超声弹性成像等技术探索筋膜在下肢生物力学功能障碍中的作用(Stecco et al., 2021)。
- 客户的康复亦可通过跨专业合作进一步加强。例如:物理治疗师可设计个别化的强化训练;注册营养师可提供抗炎与组织修复相关的营养指导;心理支持则可协助客户在疼痛管理及持续动力方面获得更好的成效(Chaitow & DeLany, 2019)。
本案例强调了将筋膜放松与其他整骨技术整合的重要性。未来的实践中,我将进行更结构化的再评估,并更积极地与其他医疗人员合作,以确保最佳治疗结果。本研究所得的经验也将用于开发教育材料,提升客户对治疗计划的遵从度(Rattray & Ludwig, 2020)。
6. 结论
结果显示,对内收肌进行筋膜放松可有效改善“O 型腿”姿势、提升关节活动度并减轻不适。持续的评估与再评估确认了客户逐步改善,验证了治疗计划的有效性。结构化的治疗流程也确保了可重复性,为未来临床应用与研究提供了基础。
7. 参考文献
- Adams, L., et al. (2019). Informed consent in
therapeutic practices. Journal of Physiotherapy Ethics, 45(3), 213-220.
- Altman, D., et al. (2022). The developmental stages of
leg alignment in childhood. Journal of Pediatrics, 134(7), 564-570.
- Amanatullah, D., et al. (2020). Genu varum in adults:
Clinical presentation and management. Orthopedic Reviews, 28(2), 98-103.
- Basu, S., et al. (2018). Contraindications to manual
therapies: A review. Journal of Musculoskeletal Therapy, 42(1), 35-41.
- Demirci, G., et al. (2021). Genu varum in adults:
Prevalence and clinical implications. Journal of Orthopedic and Sports
Physiotherapy, 24(9), 50-57.
- Hakkinen, A., et al. (2022). Myofascial release and its
role in postural correction. Manual Therapy and Rehabilitation, 9(1),
43-47.
- Johnson, R., et al. (2021). Surgical correction of genu
varum: A review of outcomes and risks. Journal of Surgical Orthopedics,
38(5), 1123-1129.
- Kim, S., et al. (2018). Myofascial release in knee
osteoarthritis: A clinical trial. Physiotherapy Journal, 73(1), 14-20.
- Lauten, G., et al. (2019). Myofascial release for lower
limb alignment disorders. Journal of Musculoskeletal Rehabilitation,
27(2), 145-151.
- Lee, A., et al. (2021). Impact of trauma on
musculoskeletal recovery: Implications for treatment. Trauma
Rehabilitation Journal, 35(8), 356-363.
- Lundberg, M., et al. (2022). Conservative treatments for
genu varum: A systematic review. Journal of Clinical Physiotherapy, 19(3),
214-219.
- Pelt, C., et al. (2018). Surgical treatments for knee
deformities: Genu varum and beyond. Orthopedic Clinics of North America,
48(4), 461-468.
- Robinson, B., et al. (2019). Ethical principles in
manual therapy: A review. Journal of Manual Therapy, 11(4), 215-220.
- Stathopoulos, I., et al. (2020). Psychosocial factors in
rehabilitation outcomes. Journal of Rehabilitation Psychology, 58(2),
123-129.
- Vermolen, M., et al. (2020). Myofascial release for knee
joint health. Physiotherapy Research Journal, 68(4), 55-60.
- Wong, D., et al. (2021). Physiotherapy approaches to
knee joint disorders: A review. Journal of Physical Therapy Science,
34(5), 234-240.
- Xie, X., et al. (2019). Prevalence of knee deformities
in Asian populations. Asian Journal of Orthopedic Surgery, 30(1), 60-66.
- Bordoni, B., & Marelli, F. (2020). Fascial dynamics
and manual therapy approaches. Journal of Bodywork and Movement Therapies,
24(4), 152-160.
- Chaitow, L. (2020). Muscle energy techniques. Elsevier
Health Sciences.
- Chaitow, L., & DeLany, J. (2019). Clinical
application of neuromuscular techniques: The lower body. Elsevier.
- Greenman, P. E. (2019). Principles of manual medicine.
Lippincott Williams & Wilkins.
- Liem, T. (2022). Cranial osteopathy: Principles and
practice. Elsevier.
- Myers, T. (2020). Anatomy trains: Myofascial meridians
for manual and movement therapists. Elsevier.
- Rattray, F., & Ludwig, L. (2020). Clinical massage
therapy: Understanding, assessing and treating over 70 conditions. Talus
Incorporated.
- Schleip, R., Findley, T. W., Chaitow, L., & Huijing,
P. A. (2019). Fascia: The tensional network of the human body. Elsevier.
- Shamus, E., & Shamus, J. (2021). Postural
correction: An evidence-based guide to strengthening techniques and
posture analysis. Mosby.
- Stecco, C., Hammer, W., & Schleip, R. (2021).
Functional atlas of the human fascial system. Elsevier.
- Ward, R. C. (2018). Foundations for osteopathic
medicine. Lippincott Williams & Wilkins.